関節リウマチについて
関節リウマチの治療 – 薬物療法
関節リウマチの薬物治療の基本方針(2023年)
関節リウマチと診断された時には以下のように治療を行います。ここでは日本リウマチ学会が2020年にまとめた治療のガイドラインをごく簡略化して説明します。日本リウマチ学会のガイドラインはアメリカリウマチ学会(ACR)、欧州リウマチ学会(Eular)が提唱したものに呼応して作られたものです。
- 関節リウマチ診療ガイドライン2020に基づいたRA治療の概要
-
日本リウマチ学会によって、関節リウマチの治療ガイドラインが2020年に発表されています。2023年には新しいガイドラインが発表される予定にはなっていますが、現時点で再診であるガイドラインに基づいて関節リウマチ治療の概要を示させていただきます。
まずは、関節リウマチの診断がついたところで、フェーズ1の治療を開始します。まずは、診断とともに抗リウマチ薬、特にメトトレキサート(MTX)を考慮することになります。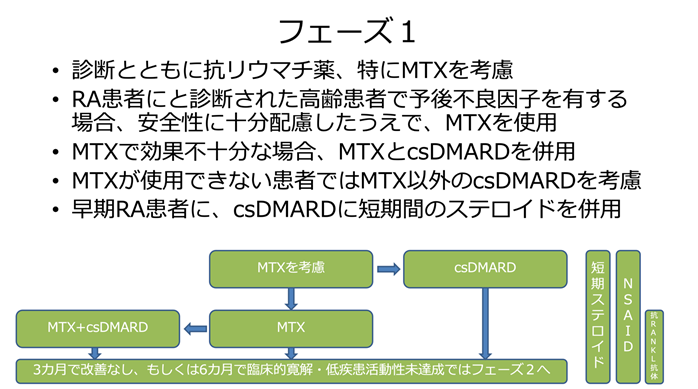
7.5-15mg/wkのMTX投与で、関節炎の平均50%程度の改善(プラセボ15%程度の改善)と安全性が示され(N Engl J Med 1985; 312:818-822)、その後も多くのランダム化比較試験で効果と安全性のバランスが報告されていることから、米国および欧州のリウマチ学会のガイドラインでもまず考慮すべきAnchor Drugとして推奨されています。実際、地域差はありますが日本でも50−70%のリウマチ患者さんがMTXの処方を受けています。
MTXが効果と安全性のバランスが良い薬剤と考えられているとはいっても、全く副作用がないわけではもちろんありません。しかし、肝障害や口内炎などの消化器症状は葉酸を1−2日後に服用することで多くの場合緩和できます。
また、ある程度以上の量を服用する場合は吸収効率が下がり、増量した分の効果が得られないことがあると考えられていましたが、最近週1回の皮下注射製剤も欧米に遅れはしましたが日本でも使用できるようになりました。
高齢者では、MTXよりも免疫抑制作用の少ない薬剤をまず試すという傾向も以前はありましたが、抗CCP抗体陽性、リウマトイド因子陽性、すでに骨びらんが始まっているなどの場合は、高齢者であっても腎機能などに問題がなければ、積極的に使用されるようになりました。
MTXのみで十分な効果が得られない場合には、その他の従来型の抗リウマチ薬を併用することもあり、代表的なものとしてはサラゾスルファピリジン、イグラチモド、ブシラミンなどがあります。
また、MTXが使用できない場合もほかの抗リウマチ薬を開始しますが、妊娠の希望がある場合はタクロリムス、サラゾスルファピリジンなどが考慮されます。
ステロイドに関しては、骨粗鬆症、代謝異常(糖、脂質)、血圧上昇、感染症など長期に使用した場合の安全性に懸念があるため、使用するとしても初期にできるだけ短期間の使用に留めるとされています、必要に応じて長期服用している方の場合は急に中止することはできないため、慎重な管理が必要となります。
このような治療を行っても治療開始から3カ月で改善が認められない場合、もしくは6カ月で十分な治療目標に達していない場合には、フェーズ2に進むことになります。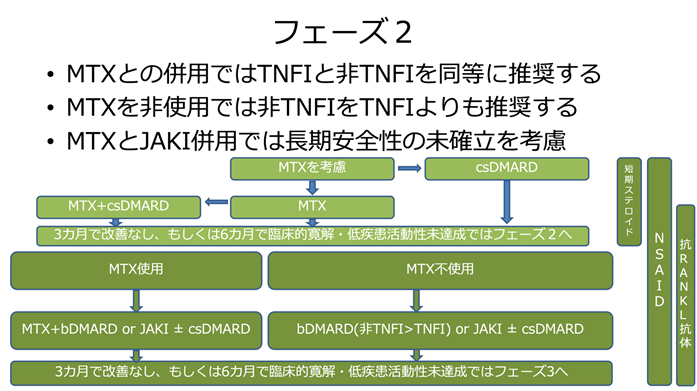
フェーズ2では、注射薬である生物学的製剤(TNF抑制薬、IL-6受容体抑制薬、T 細胞活性化阻害薬)もしくは、経口薬のJAK阻害薬を追加します。生物学的製剤は既に約20年の使用経験があるため、JAK阻害薬よりもまず優先して考慮されると、2020年発表のガイドラインでは記載されています。MTXを使用していない場合も同様ですが、生物学的製剤としてはMTXと併用しないときのデータがガイドライン作成時に報告されていたIL-6受容体抑制薬、T 細胞活性化阻害薬が、TNF阻害薬よりも優先されると記載されています。
フェーズ2でも3カ月で改善が認められない場合、もしくは6カ月で十分な治療目標に達していない場合、または関節リウマチの活動性が再燃した場合はフェーズ3に進むことになります。
フェーズ3では生物学的製剤もしくはJAK阻害薬の中から他のものに変更しますが、フェーズ2でTNF阻害薬を使用していた場合には、TNF阻害薬以外の選択肢経の切り替えを優先して考慮します。
また、長期間治療目標を達成してから維持できた場合には、治療薬の減量を考慮します。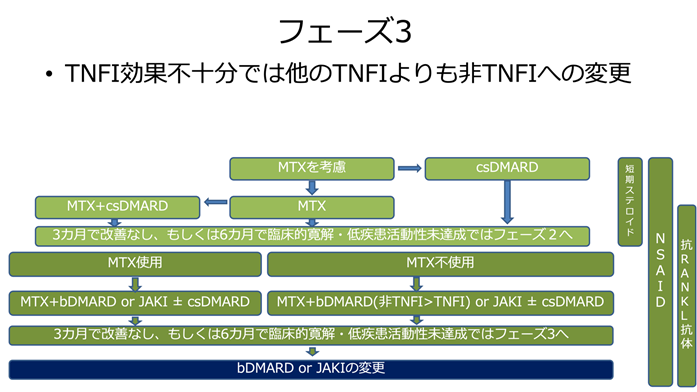
令和5年1月更新
基本的治療
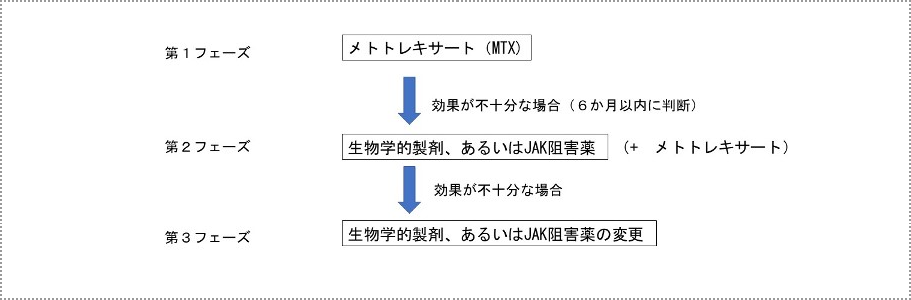
第1フェーズ
メトトレキサート(MTX;リウマトレックス、メトレート、メトジェクトなど)
MTXを年齢や体重などから考えて4mgから16mgの間で使用します。原則として6か月以内に治療目標を達成できない時には第2フェーズに進みます。治療開始後3ヶ月で改善がなければ治療を見直します。ここでの治療目標とは寛解、あるいは低疾患活動性の状態に抑えるということです。
第2フェーズ
生物学的製剤(バイオ製剤;注射)、あるいはJAK阻害薬(内服)にMTXを併用、あるいは単独で使用します。安全性を考えて通常は生物学的製剤を優先します。
第3フェーズ
はじめに使用した生物学的製剤、JAK阻害薬で効果が見られない場合、他の生物学的製剤、JAK阻害薬への変更を考えます。TNF阻害薬で効果が不十分な場合は非TNF阻害薬への切り替えを優先します。
補完的治療
- MTXが副作用などで使えない場合には、以前から使われてきた抗リウマチ薬、ステロイド(ミネラルコルチコイド製剤;プレドニンなど)を代わりに、あるいは併用して使用することがあります。
- 疼痛をとるために非ステロイド系消炎剤(NSAIDs:ロキソニン、ボルタレンなど)を加えることがあります。
- 骨粗鬆症の予防・治療のために抗ランクル抗体を使用することがあります。
疾患活動性とは
関節リウマチにおいて、疾患活動性とは自覚症状(患者さんの感じる関節の痛さ=VAS)の程度、腫れと圧痛(押されて痛いこと)のある関節数、炎症を示す検査(赤沈(血沈)あるいはCRP)の数値などにより決定します。いくつかの評価法がありますが、よく使われているのはDAS28という評価法でこれは自覚症状、28の関節数の状態と検査値から計算します。高疾患活動性、中等度疾患活動性、低疾患活動性、寛解に分けられます。
寛解とはほとんど自覚的な症状がなくなるとともに、診察でも検査でも関節リウマチの活動性が停止していると考えられる状態です。DAS28の計算では2.3未満に当たります。
低疾患活動性とは軽度の症状が見られるか、CRPが少し上がった状態でDAS28では2.3以上2.7未満です。
